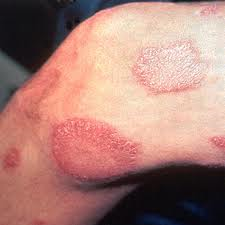
 La Enfermedad de Hansen o Lepra es una enfermedad infecciosa crónica del hombre que afecta sobre todo a la piel, membranas mucosas y nervios. La enfermedad esta causada por un bacilo con forma de bastón, Mycobacterium leprae, similar al bacilo responsable de la tuberculosis. El bacilo de la lepra fue identificado en 1874 por el médico noruego Gerhard Henrik Armauer Hansen.
La Enfermedad de Hansen o Lepra es una enfermedad infecciosa crónica del hombre que afecta sobre todo a la piel, membranas mucosas y nervios. La enfermedad esta causada por un bacilo con forma de bastón, Mycobacterium leprae, similar al bacilo responsable de la tuberculosis. El bacilo de la lepra fue identificado en 1874 por el médico noruego Gerhard Henrik Armauer Hansen.
En el nuevo y viejo testamento el término lepra se aplicaba a diversos trastornos fÃsicos que no estaban relacionados con la lepra verdadera y que se consideraban castigos divinos. Se decÃa que la vÃctima estaba en un estado de tsara’ath, o de pecado. Este término hebreo se tradujo después por lepros, del que deriva la palabra lepra.
La enfermedad se propagó desde su probable zona de origen en el valle del Indo en la India hasta el Mediterráneo y regiones del norte de Ãfrica, y toda Europa se vio afectada por la enfermedad. Hoy es mucho menos frecuente. Se estima que menos del 5 por ciento de la población mundial es susceptible de padecerla. La enfermedad se observa con más frecuencia en paÃses donde existe malnutrición.
Los cientÃficos no han conseguido reproducir la lepra tÃpica en animales experimentales. Sin embargo, el microorganismo patógeno puede crecer en los armadillos y varios laboratorios han logrado cultivar la lepra en tubos de ensayo.
En el hemisferio occidental, se registran 336.000 casos al año. Las estadÃsticas mundiales señalan alrededor de 5,25 millones de casos denunciados y se calculan en 10 millones los sujetos afectados.
TIPOS
La lepra se clasifica de acuerdo con los sÃntomas y la histopatologÃa (anomalÃas de las células de los tejidos afectados por la enfermedad) en: lepromatosa, una forma generalizada; tuberculoide, una forma localizada; y dimorfa (borderline), una forma entre la tuberculoide y la lepromatosa. Cuando el estado inmunitario del paciente es bueno (se opone una gran resistencia a la enfermedad) se desarrolla la forma tuberculoide. La ausencia de resistencia frente al microorganismo origina la forma lepromatosa, en la que la enfermedad no afecta sólo los nervios periféricos sino que también la piel, las extremidades, las membranas mucosas, y los ojos.
SÃNTOMAS
Los primeros sÃntomas suelen ser anestesia (pérdida de sensibilidad) en una zona de la piel. En la forma lepromatosa hay infiltración de grandes áreas cutáneas. Las membranas mucosas de la nariz, la boca y la garganta son invadidas por un gran número de microorganismos. Debido a la afectación de los nervios, los músculos sufren parálisis. La pérdida de sensibilidad que acompaña a la destrucción de los nervios provocan lesiones de las que el sujeto no se percata debido a la insensibilidad que padece. Esto puede conducir a infecciones secundarias, a la sustitución de tejidos sanos por tejidos cicatriciales, y a la destrucción o reabsorción del hueso. La desfiguración tÃpica que sufre el sujeto con lepra, como la pérdida de extremidades debido a la lesión ósea, o la llamada facies leonina en la que el rostro se asemeja al de un león con gruesos nódulos cutáneos, son signos avanzados de la enfermedad, que hoy permite evitar el tratamiento precoz.
TRATAMIENTO
Durante muchos años el empleo del aceite de chaulmogra fue el tratamiento de la lepra, que en la actualidad se centra en fármacos como la dapsona, rifampicima y clofacimina, junto a un aporte nutricional adecuado.
Si se produce la destrucción de muchos bacilos, ocurre una reacción sistémica. Esta reacción, llamada eritema nudoso leproso, o ENL, puede conducir a un deterioro progresivo de los nervios. Los corticoides controlan dichas reacciones.
La lepra es tal vez la enfermedad menos contagiosa de todas las infecciosas. Hoy, los pacientes diagnosticados rara vez se aÃslan. En la actualidad se prepara una vacuna contra la lepra.
Written by Admin on July 30th, 2010 with 8 comments.
Read more articles on DermatologÃa and Enfermedades bacterianas and Enfermedades cutáneas.
Quirúrgico: Se considera la forma más rápida de eliminar áreas de escaras secas adheridas a planos más profundos, áreas de tejido necrótico húmedo o áreas de tejido desvitalizado en úlceras extensas. También debe usarse cuando existe una necesidad de desbridaje urgente
QuÃmico o enzimático: Estos enzimas hidrolizan la matriz superficial necrótica y ablandan la escara previamente al desbridaje quirúrgico. Se recomienda proteger el tejido peri ulceroso con una pasta de zinc o silicona y aumentar el nivel de humedad de la herida para potenciar su acción.
AutolÃtico: Se realiza mediante el uso de apósitos sintéticos concebidos en el principio de cura húmeda. Al aplicarlos sobre la herida permiten al tejido desvitalizado auto digerirse por enzimas endógenos. Es un método más selectivo y a traumático. No requiere habilidades clÃnicas y es bien aceptado. Su acción es más lenta en el tiempo y no deben emplearse si la herida está infectada. Se emplea en general cualquier apósito capaz de producir condiciones de cura húmeda y de manera más especÃfica los hidrogeles de estructura amorfa (geles). Estos geles se consideran una opción de desbridamiento en el caso de heridas con tejido esfacelado, ya que por su acción hidratante facilitan la eliminación de tejidos no viables
Mecánico: Es una técnica no selectiva y traumática. Se realiza por abrasión mecánica mediante fuerzas de rozamiento (frotamiento), uso de dextranomeros, irrigación a presión o uso de apósitos tipo gasas humedecidas con cloruro sódico al 0.9% que al secarse pasadas 6-8 horas se adhieren al tejido necrótico, aunque también al sano, que se arranca con su retirada. En la actualidad son técnicas en desuso.
Limpieza de la herida:
Limpiar las lesiones al inicio y en cada cura. Usar como norma suero salino fisiológico empleando una técnica a traumática utilizando la mÃnima fuerza mecánica y los materiales menos bastos tanto en la limpieza como en el secado posterior. Usar una presión de lavado efectiva para facilitar el arrastre sin que se produzca traumatismo en el fondo de la herida. Las presiones de lavado efectivas de una úlcera oscilan entre 1 y 4 kg/cm2. Para conseguir una presión de 2 kg/cm2 sobre la herida, se recomienda el uso de jeringa de 35 ml con una aguja o catéter de 0.9 mm. No emplear antisépticos locales (povidona yodada, clorhexidina, agua oxigenada, ácido acético, solución de hipoclorito) o limpiadores cutáneos. Son todos productos cito tóxicos para el nuevo tejido y su uso continuado puede provocar a veces problemas sistémicos debido a su absorción. Otros agentes que retrasan la curación son los corticoides tópicos se arranca con su retirada. En la actualidad son técnicas en desuso.
Elección del apósito:
Para potenciar la curación de la úlcera por presión se deben emplear apósitos que mantengan el fondo de la úlcera continuamente húmedo. El apósito ideal debe ser: biocompatible, que proteja la herida, que mantenga el lecho húmedo y la piel circundante seca, que permita la eliminación y control de exudados y tejidos necróticos, dejando la mÃnima cantidad de residuos. Los apósitos de gasa no cumplen la mayorÃa de estas caracterÃsticas. Los apósitos de gasa que se pegan a la herida, al secarse sólo deben emplease para el desbridamiento y hay que diferenciarlos de los apósitos de gasa con solución salina permanente que mantienen el fondo de la herida húmeda . La selección de apósitos de cura húmeda depende de: lugar de la lesión, estadio y severidad, cantidad de exudado, tunelizaciones, estado de la piel perilesional, signos de infección, estado general, nivel asistencial y recursos, coste-efectividad y facilidades de auto cuidado. Para prevenir la formación de abscesos se debe eliminar el espacio muerto rellenando parcialmente entre la mitad y los tres cuartos de las cavidades y túneles con productos de cura húmeda que evitarán “cierre en falso”. La frecuencia de cambio de apósitos dependerá de las caracterÃsticas tanto del producto como de la herida. Los apósitos que se apliquen cerca del ano son difÃciles de mantener intactos por lo que hay que monitorizar un estiramiento y ajuste de los bordes “enmarcándolos” con cinta adhesiva.
• Apósitos de cura húmeda: Existe un número creciente de estos productos en el mercado. Para el clÃnico es importante familiarizarse con las distintas clases y conocer y usar bien un número limitado de ellos
En general deben evitarse los apósitos oclusivos si existe infección clÃnica. En caso de usarlos se debe controlar previamente la infección o aumentar la frecuencia de cambios de apósito.
Written by Admin on February 3rd, 2010 with 7 comments.
Read more articles on Enfermedades cutáneas.
 La Enfermedad de Hansen o Lepra es una enfermedad infecciosa crónica del hombre que afecta sobre todo a la piel, membranas mucosas y nervios. La enfermedad esta causada por un bacilo con forma de bastón, Mycobacterium leprae, similar al bacilo responsable de la tuberculosis. El bacilo de la lepra fue identificado en 1874 por el médico noruego Gerhard Henrik Armauer Hansen.
La Enfermedad de Hansen o Lepra es una enfermedad infecciosa crónica del hombre que afecta sobre todo a la piel, membranas mucosas y nervios. La enfermedad esta causada por un bacilo con forma de bastón, Mycobacterium leprae, similar al bacilo responsable de la tuberculosis. El bacilo de la lepra fue identificado en 1874 por el médico noruego Gerhard Henrik Armauer Hansen.